Rev.Colomb.Nefrol. 2019;6(2): 159-165, julio-diciembre de 2019. http://www.revistanefrologia.org
http://dx.doi.org/10.22265/acnef.6.2.330
Rodolfo Eduardo Torres Serrano, Carlos Rosselli, Carlos Roberto Olivares Algarín, Camilo Vallejo Castillo,
Jennifer Delgadillo Velásquez, Gloria Cristina Quintero Barriga, Patricia Eugenia López Correa
Servicio de Nefrología, Hospital Universitario de San José, Bogotá, Colombia
La fibrosis retroperitoneal es una patología rara, en la mayoría de los casos idiopática, aunque se ha asociado a medicamentos, neoplasias y otras enfermedades de tejido conectivo. Histopatológicamente se evidencia inflamación y depósito de tejido fibrótico en el retroperitoneo y se caracteriza por cubrir los uréteres provocando lesión renal aguda obstructiva siendo ésta, la manifestación más frecuente; el diagnóstico definitivo se obtiene únicamente con biopsia y la base del tratamiento es la corticoterapia, aunque en casos severos y en resistencia a los corticoides se han usado otras terapias como los inmunomuladores. En ocasiones son necesarias las intervenciones quirúrgicas para el manejo de las complicaciones. Se presenta el caso de un hombre de 50 años que ingresó al servicio de urgencias del Hospital San José por dolor abdominal, los paraclínicos demostraron elevación de los azoados y en las imágenes diagnósticas hidronefrosis izquierda con componente de tejido blando interaortocava y periaórtico, se realizó biopsia retroperitoneal y se hizo diagnóstico de fibrosis retroperitoneal idiopática, se instauraron nefrostomías bilaterales y se inició manejo con corticoide.
Palabras clave: fibrosis retroperitoneal, lesión renal aguda obstmctiva, corticoides, nefrostomías, dolor de la región lumbar, hidronefrosis.
Abstract
Retroperitoneal fibrosis is a rare, in most cases idiopathic, pathology, although it has been associated with medications, neoplasms and other connective tissue diseases. In terms of histopathology, inflammation and deposits of fibrotic tissue in the retroperitoneum are observed and, characteristically, this covers the urethra, provoking acute obstructive kidney damage, the most frequent manifestation of the disease. The definitive diagnosis is obtained solely via biopsy, and the basis of treatment is corticotherapy, although in severe cases, and where resistance to corticosteroids exists, other treatments have been used, such as immunomodulators. Occasionally, surgical interventions are necessary to manage complications. The case of a 50-year-old man who came to the Hospital emergency service due to abdominal pain is presented. Paraclinical studies showed azotemia, and diagnostic images showed left hydronephrosis with a component ofinteraortocaval and periaortic soft tissue. A retroperitoneal biopsy was conducted, and a diagnosis of idiopathic retroperitoneal fibrosis was made. Bilateral nephrostomies were put in place and treatment with corticosteroids was initiated
Key words: Retroperitoneal fibrosis, obstmctive acute kidney injury, corticosteroids, nephrostomies, Low Back Pain, hydronephrosis.
La fibrosis retroperitoneal idiopática (FRI) es una condición rara, descrita por primera vez en 1905 por Albarra, un urólogo francés y posteriormente en 1948 por el Dr. John Ormond, ambos describieron casos de obstrucción ureteral1. En el año 2010 se incluyó dentro del espectro de las enfermedades asociadas a inmunoglo-bulina 4 (IgG 4), que se caracteriza por la acumulación de tejido fíbro inflamatorio en tejidos blandos retroperitoneales y otros órganos abdominales; el tejido se encuentra más frecuentemente periférico a la aorta abdominal, las arterias ilíacas, el tracto urinario y las arteriales renales. Los uréteres suelen quedar atrapados en este tejido fibroso, siendo ésta la causa de uropatía obstructiva. Se ha reportado una incidencia de 0,1 por cada 100.000 habitantes y una prevalencia de 1,4 por cada 100.000, la edad promedio de diagnóstico es de 50 años y se presenta 2 a 3 veces más en hombres que en mujeres2.
A continuación, se hace la descripción de un paciente con fibrosis retroperitoneal que ingresó remitido al Hospital de San José por evidencia de hidronefrosis bilateral en condicionando de lesión renal aguda post renal, elevación de azoados y oligoanuria.
Paciente masculino de 50 años de edad con antecedente patológico de urolitiasis desde hace 25 años, consultó por primera vez a urgencias en el 2016 por cuadro de dolor abdominal irradiado a región lumbar, por lo que realizaron tomografía de abdomen simple que evidenció litiasis renal bilateral, litiasis ureteral proximal izquierda condicionando ligera uretero hidronefrosis izquierda y adicionalmente componente de tejido blando interaortocava y periaórtico asociado a conglomerado ganglionar de naturaleza neoplásica linfoproliferativa, razón por la que se decidió la toma de TC de abdomen con contraste, que evidenció conglomerados de adenopatías retroperitoneales, con pared aórtica sin dilatación aneurismática con lesión fusiforme de bordes bien definidos con densidad homogénea de tejidos blandos que rodea la aorta y la cava. Para caracterizar mejor los hallazgos tomográficos, se realizó resonancia de abdomen con contraste que se muestra en la (figura 1)
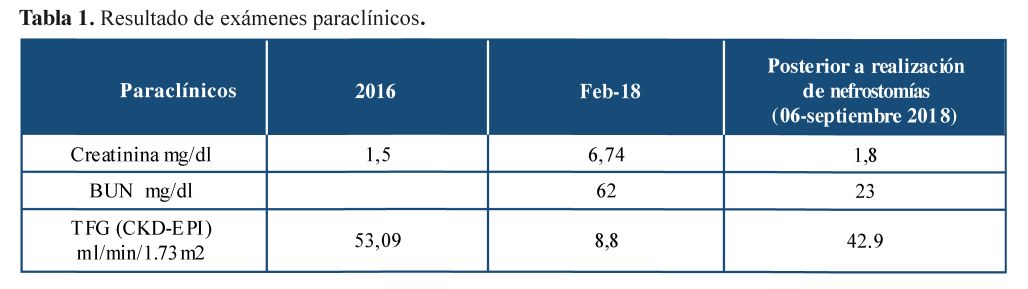
La paciente no continuó con seguimiento de las lesiones evidenciadas por imagen y en febrero de 2018 ingresó nuevamente a urgencias por cuadro de dolor abdominal en flanco y fosa ilíaca derecha irradiado a región lumbar, con reporte ecográfico de apendicitis, se realizaron apendicectomía y por no mejoría del dolor lo llevaron nuevamente a toma de tomografía de abdomen simple que evidenció masas lobuladas con densidad de tejidos blandos periaórticas infrarrenales hasta la bifurcación y arterias iliacas primitivas de hasta 28 mm de espesor que condicionaron efecto compresivo severo sobre los uréteres proximales e hidronefrosis grado III; le tomaron paraclínicos que muestran elevación de azoados, como se evidencia en la (tabla 1), con requerimiento de realización de nefrostomías derivativas. Finalmente, se tomó biopsia por laparotomía de lesiones en retroperitoneo que se muestran en las (figura 2) y (figura 3)
Se decidió en junta médico-quirúrgica inicio de prednisolona a 1 mg/kg día, en el cual se realizó seguimiento a las 6 semanas con mejoría importante de los volúmenes urinarios y descenso de los azoados, continuando en control ambulatorio por el servicio de nefrología.
Masa de hasta 20 mm de espesor que envuelve la aorta abdominal en su porción infrarrenal hasta la división aortoilíaca, produciendo ligero desplazamiento de la vena cava inferior y presentado señal intermedia en TI y T2, la aorta abdominal infrarrenal presenta ectasia de hasta 28 mm de diámetro.
La fibrosis retroperitoneal idiopática (FRI) es una entidad poco frecuente, caracterizada por la presencia de tejido inflamatorio retroperitoneal fibroso que usualmente cubre los uréteres y otros órganos abdominales, afectando predominantemente a hombres con una relación 2:1 con respecto a las mujeres, entre los 50 y 60 años de edad3 , como es el caso de nuestro paciente.
Esta patología está incluida dentro de la periaortitis crónica junto con los aneurismas inflamatorios de la aorta abdominal, los cuales no tienen compromiso ureteral, mientras que la fibrosis retroperitoneal peri-aneurismática, al igual que la FRI tiene compromiso ureteral. La FRI es la forma no aneurismática de la periaortitis crónica4.
Esta entidad puede ser secundaria a algunos fármacos como los derivados: ergotamínicos, bromo-criptina, metisergida beta bloqueadores, metildo-pa, hidralazina; enfermedades malignas como el linfoma de Hodgkin y no Hodgkin, sarcomas, carcinoma colorrectal, de mama, próstata y vejiga5-7 o bien idiopática; esta última en más del 75 % de los casos8.
En la última década ha emergido el concepto de enfermedades relacionadas con IgG 4, abarcando un espectro de enfermedades Abro inflamatorias que afectan diferentes estructuras, como el páncreas, la vía biliar y los ganglios linfáticos9.
Histopatológicamente, se caracteriza por inflamación linfoplasmocitaria, fibrosis pronunciada e infiltración por IgG4 de las células plasmáticas9.
El síntoma cardinal es el dolor lumbar, que se presenta aproximadamente en el 90 % de los casos9, acompañado de síntomas inespecíficos y heterogéneos (nauseas, emesis, astenia, adinamia, pérdida de peso, edema en miembros inferiores, disfunción eréctil) provocando una evolución de la enfermedad silenciosa, que en etapas avanzadas puede llevar a deterioro de la función renal de origen pos renal10.
El deterioro de la función renal evidenciado en nuestro paciente fue secundario a la obstrucción ureteral que causa la FR, siendo ésta la complicación más frecuente y grave3 , 8. La recuperación y el pronóstico a largo plazo de la enfermedad renal está asociada con el diagnóstico oportuno y el tratamiento adecuado11.
Las imágenes radiológicas obtenidas son útiles para el diagnóstico y evaluación de la respuesta al tratamiento, como la tomografía axial computarizada (TAC) que también nos permite valorar la extensión de la fibrosis y descartar la presencia de tumores asociados12. En el TAC, la fibrosis se representa como una masa de tejido blando que envuelve la aorta abdominal y la vena cava inferior y como en el caso de nuestro paciente, rodea las arterias iliacas y genera desviación medial y compresión extrínseca de los uréteres13. Adicionalmente, en la resonancia magnética (RM) los valores de los coeficientes son útiles para diferenciar lesiones activas e inactivas14.
Debido a la apariencia variable de la FR, las causas malignas no se pueden diferenciar de las no malignas únicamente con los hallazgos radiológicos, por lo que se debe practicar una biopsia de la lesión, siendo ésta la técnica más exacta para el diagnóstico3.
El pilar del tratamiento para mejorar la función renal es aliviar la obstrucción ureteral y de otras estructuras retroperitoneales, bien sea con liberación quirúrgica (ureterolisis abierta o laparoscópica) o manejo conservador (catéter doble J, nefrostomías) seguida del manejo medico15. La posibilidad de mejoría de la función renal con éstas intervenciones es más del 90 %16. Como en este caso donde se observó mejoría de la función renal después de las nefrostomías e inicio de corticoides (creatinina de 6,74 a 1,8 mg/dl post nefrostomía).
Otros objetivos del tratamiento son: detener la progresión del proceso fibrólico, controlar las manifestaciones sistémicas y evitar recaídas o recurrencias13.
Los glucocorticoides son la primera línea del manejo médico dado que han demostrado una respuesta favorable y remisión en el 75 al 90 % de los pacientes14 dentro de los corticoides, el que más se ha utilizado es laprednisolona; la dosis inicial es de 0,75 - 1 mg/kg/día con disminución gradual hasta llegar de 5 a 7,5 mg/día en los siguientes 6 a 9 meses17-19. Es importante vigilar en estos pacientes los efectos metabólicos y óseos del uso crónico de los corticoides.
Hoy en día, también se utilizan fármacos in-munosupresores alternativos en combinación con los corticoides en casos severos o como mono-terapia cuando hay resistencia a los corticoides20 . Dentro de las opciones se encuentra la azatioprina, el micofenolato, el tamoxifeno, la ciclofosfamida y el rituximab9 , 18 , 21 , 22-24.
La duración del tratamiento de esta patología aún no ha sido claramente definida, sin embargo, algunos autores recomiendan de 1 a 3 años17 , 19. Aún faltan grandes estudios y recomendaciones para poder establecer el mejor manejo.
A través de este reporte de caso, presentamos el impacto clínico que puede tener esta enfermedad, reconociendo que es una patología que requiere un manejo multidisciplinario (nefrología, reumatología, urología, cirugía general, patología) con el objetivo de establecer un diagnóstico temprano y el tratamiento oportuno que evite las complicaciones potencialmente irreversibles.
Los autores no presentan ningún conflicto de interesen la publicación de este artículo.
La financiación estuvo a cargo de los autores.
Falta contribución de los autores
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Los autores declaran que en este artículo no aparecen datos de pacientes.
1. Lian L, Wang C, Tian JL. IgG4-related retroperitoneal fibrosis: a newly characterized disease. Int J Rheum Dis. 2016;19(11): 1049-55. https://doi.org/10.llll/1756-185X.12863
2. Fujimori N, Ito T, Igarashi H, Oono T, Nakamura T, Niina Y, et al. Retroperitoneal fibrosis associated with immunoglobulin G4-related disease. World J Gastroenterol. 2013;19(1):35-41. https://doi.org/10.3748/wjg.vl9.il.35
3. Vaglio A, Palmisano A, Corradi D, Salvarani C, Buzio C. Retroperitoneal Fibrosis: Evolving Concepts. Rheum Dis Clin North Am.2007;33(4):803-17. https://doi.org/10.1016/j.rdc.2007.07.013
4. Palmisano A, Maritati F, Vaglio A. Chronic Periaortitis?: an Update. Curr Rheumatol Rep. 2018;12:3-8. https://doi.org/10.1007/sll926-018-0789-2
5. Uibu T, Oksa P, Auvinen A, Honkanen E, Metsárinne K, Saha H, et al. Asbestos exposure as a risk factor for retroperitoneal fibrosis. Lancet. 2004;363(9419):1422-6. https://doi.org/10.1016/S0140-6736(04)16100-X
6. Goldoni M, Bonini S, Urban ML, Palmisano A, De Palma G, Galletti E, et al. Asbestos and smoking as risk factors for idiopathic retroperitoneal fibrosis: A case-control study. Ann Intern Med. 2014;161(3):181-8. https://doi.org/10.7326/M13-2648
7. Graham JR, Suby HI, LeCompte PR, Sadowsky NL. Fibrotic Disorders Associated with Methysergide Therapy for Headache. N Engl J Med. 1966;274(7):359-68. https://doi.org/10.1056/NEJM196602172740701
8. Urban ML, Palmisano A, Nicastro M, Corradi D, Buzio C, Vaglio A. Idiopathic and secondary forms of retroperitoneal fibrosis: A diagnostic approach. Rev Med Interne. 2015;36(1):15-21. https://doi.org/10.1016/j.revmed.2014.10.008
9. Khosroshahi A, Carruthers MN, Stone JH, Shinagare S, Sainani N, Hasserjian RP, et al. Rethinking ormond’s disease: “Idiopathic” retroperitoneal fibrosis in the era of IgG4-related disease. Med (United States). 2013;92(2):82-91. https://doi.org/10.1097/MD.0b013e318289610f
10. Scheel PJ, Feeley N. Retroperitoneal fibrosis: The clinical, laboratory, and radiographic presentation. Medicine (Baltimore). 2009;88(4):202-7. https://doi.org/10.1097/MD.0b013e3181afc439
11. Zhang W, Xue F, Wang C, Shao L. Clinical features and prognostic factors of ten patients with renal failure caused by IgG4-related retroperitoneal fibrosis. Oncotarget. 2018;9(2):2858-65. https://doi.org/10.18632/oncotarget.23103
12. Corradi D, Maestri R PA. Idiopathic retroperitoneal fibrosis: Clinicopathologic features and differential diagnosis. Kidney Int. 2007;72(6):742-53. https://doi.org/10.1038/sj.ki.5002427
13. Giovanni P, Ramírez S, Barrientos MA, Alonso L, Naranjo G. Fibrosis retroperitoneal idiopática?: un enigma médico. Rev Colomb Reum. 2009;16:361-73.
14. Vaglio A MF. Idiopathic Retroperitoneal Fibrosis. J Am Soc Nephrol. 2016;27:1880-89. https://doi.org/10.1681/ASN.2015101110
15. Scheel PJ, Feeley N. Retroperitoneal Fibrosis. Rheum Dis Clin North Am. 2013;39(2):365-81. https://doi.o rg/10.1016/j.rdc.2013.02.004
16. Ilie CP, Pemberton RJ, Tolley DA. Idiopathic retroperitoneal fibrosis: The case for nonsurgical treatment. BJU Int. 2006;98(1):137-40. https://doi.org/10.llll/j.1464-410X.2006.06210.x
17. Fry AC, Singh S, Gunda SS, Boustead GB, Hanbury DC, McNicholas TA, et al. Successful use of steroids and ureteric stents in 24 patients with idiopathic retroperitoneal fibrosis: A retrospective study. Nephron - Clin Pract. 2008;108(3):c213-20. https://doi.org/10.1159/000119715
18. Viswaroop SB, Gopalakrishnan G. Prednisone versus tamoxifen in patients with idiopathic retroperitoneal fibrosis. Natl Med J India. 2012;25(l):26-7.
19. van Bommel EFH, Siemes C, Hak LE, van der Veer S J, Hendriksz TR. Long-Term Renal and Patient Outcome in Idiopathic Retroperitoneal Fibrosis Treated With Prednisone. Am J Kidney Dis. 2007;49(5):615-25. https://doi.org/10.1053/j.ajkd.2007.02.268
20. Runowska M, Majewski D, Puszczewicz M. Retroperitoneal fibrosis - A report of five cases. Reumatologia. 2017;55(3): 140-4. https://doi.org/10.5114/reum.2017.68914
21. Kermani TA, Crowson CS, Achenbach SJ, Luthra HS. Idiopathic retroperitoneal fibrosis: A retrospective review of clinical presentation, treatment, and outcomes. Mayo Clin Proc. 2011;86(4):297-303. https://doi.org/10.4065/mcp.2010.0663
22. Neild GH, Rodriguez-Justo M, Wall C, Connolly JO. Hyper-IgG4 disease: Report and characterisation of a new disease. BMC Med. 2006;4:1-18. https://doi.org/10.1186/1741-7015-4-23
23. Shiber S, Eliakim-Raz N, YairM. Retroperitoneal fibrosis: Case series offive patients and review ofthe literature. Rev Eras Reumatol. 2016;56(2): 101-4. https://doi.org/10.1016/j.rbre.2014.09.006
24. wallwork R. Rituximab for idiopathic and IgG4-related retroperitoneal fibrosis. Medicine (Baltimore). 2018;97(42): el2631. https://doi.org/10.1097/MD.0000000000012631